
Дневник Евгении: «Как я искала хирурга и перенесла операцию по удалению ободочной кишки»
11.03.2022В сентябре 2020 года Евгения Сорокина обратилась к врачам по поводу сильной усталости и длительного дискомфорта в кишечнике. Причину такого состояния обнаружили в ноябре — оказалось, это злокачественная опухоль, колоректальный рак.
Историю лечения и жизни с диагнозом Евгения решила подробно рассказывать на «Профилактике Медиа». Публикуем вторую часть ее дневника — о поиске хирурга и операции.
О цели дневника
Меня зовут Евгения, я живу в Москве и много лет работаю в сфере маркетинга. В 44 года я столкнулась с диагнозом «аденокарцинома толстой кишки» — рак восходящей ободочной кишки.
Второй год я прохожу лечение, и за это время мне пришлось разобраться во многих нюансах, связанных с болезнью. Я подумала, что, поделившись своим опытом, возможно, я смогу помочь тем, кто находится в начале пути и не понимает, что его ждет, или пытается помочь близкому человеку.
Я помню, как мне было страшно от неизвестности. Моя цель — не столько рассказать о личных переживаниях, хотя как без этого, а в большей степени поделиться полезной информацией, которую мне удалось узнать в процессе.
С редакцией «Профилактики Медиа» мы решили дополнять мой рассказ комментариями врачей, чтобы он стал максимально информативным.
Во второй колонке я расскажу, как искала хирурга и перенесла операцию.

О поисках хирурга
Когда в заключении КТ я прочитала слова «Картина опухолевого процесса, просвет 5 миллиметров», то стало ясно, что мне срочно нужна операция. Но где ее делать? Как понять, к кому обратиться?
Чтобы попасть к районному онкологу, надо получить направление у терапевта, а у каждого запись только через 1-2 недели. Я до сих пор с ужасом думаю, сколько времени теряют те, кто не может позволить себе платный прием…
Хотя и в моем случае все сложилось не сразу.
С результатами КТ я приехала к своему терапевту в платную клинику. И я, и она были напуганы, и Алла Евгеньевна стала искать способы, как меня отправить на скорой в больницу, но надо ведь в специализированную…
В итоге хирург из этой же платной клиники, к которому обратилась мой терапевт, связалась с хирургом в одном онкологическом центре и отправила ему заключение КТ.
Хирург сказал, что, да, в любой момент может возникнуть непроходимость и мне надо приехать к ним через несколько дней на колоноскопию.
Также врач дал рекомендации по подготовке и питанию.
Мне было необходимо исключить из рациона овощи, фрукты, хлеб и все, что может вызывать вздутие, и «сесть» на белковую диету — мясо, рыбу, яйца, сыр, творог. В общем, можно все, что я не слишком предпочитала.
Ох и намучилась я за эти семь дней до операции — так мне хотелось овощей и фруктов. Спасалась киселем и яблочным соком.
Подготовка к колоноскопии заключалась в приеме специального препарата (Пикопреп) за сутки до процедуры. На мой взгляд, у меня был самый щадящий вариант — нужно только два раза принимать по 150 миллилитров препарата, а в остальное время выпить несколько литров любой прозрачной жидкости — я пила разные виды чая. Но есть же препараты, раствор которых надо пить литрами…
Накануне исследования примерно в час дня можно легко поесть и потом только пить — процедура проводится натощак.
О колоноскопии
Встав утром в день исследования, я поняла, что у меня нет сил вообще, и еле доехала в больницу на такси — все время боялась, что упаду в обморок.
Сам центр произвел на меня угнетающее впечатление. И не только мрачной архитектурой, но и каким-то почти осязаемым страхом на этажах. Все привозят родных, переживают за них, везде очереди, у каждого кабинета есть не только очередь, но и несколько «дежурящих» пациентов — кому-то надо спросить врача, кто-то боится, что его опередят, поэтому стоит у двери.
Об этом месте я потом слышала только два мнения: или люди сразу пытались сбежать от этой атмосферы, или находили своих врачей, были благодарны и не испытывали никаких отрицательных эмоций. Среднего не встречала.
Колоноскопию мне делали под седацией, хотя показалось, что я отчетливо слышала женский голос и слова «Вот она!» — об опухоли. Но, возможно, лишь почудилось...
Когда все закончилось и я очнулась, мне сказали медленно вставать, одеваться, под руку проводили в коридор — ждать заключения. Я просидела час и чувствовала себя откровенно плохо. Думаю, что все так тяжело воспринималось, потому что организм уже был ослаблен опухолью, ну и гемоглобин у меня тогда выше 85 так и не поднялся.
Заключение было для меня все таким же страшным: опухоль протяженностью не менее 8 сантиметров с признаками распада.
Потом я поднялась в кабинет к хирургу. Он сказал, что да, нужна срочная операция, но, вероятно, сначала переливание крови, чтобы поднять гемоглобин, и дал мне направления на все анализы и предоперационные обследования, которые надо пройти, — кровь, КТ легких, ЭКГ, спирография (исследование функции внешнего дыхания).
Кстати, мое КТ, сделанное платно, взяли на пересмотр, тоже платный. Как я поняла потом, во многих больницах такие исследования пересматривают, видимо, предпочитая заключение своих специалистов.
О том, как я нашла своего врача
Разговор с хирургом мне не очень понравился. Я понимаю, что врач не должен подбадривать или успокаивать пациента, его задача — говорить максимально честно. Но в тот момент мне показалось, что меня почти запугивают: врач несколько раз повторил, что все может быть гораздо хуже, чем выглядит сейчас, и надо дообследоваться, а также переделать часть исследований, например, гастроскопию.
Я и так была в абсолютно шоковом состоянии и сильно испугалась, когда речь зашла о том, что, вероятно, понадобятся срочные платные обследования, так как я не работала и денег особо не было.
На следующий день врач не ответил на звонки, хотя мы договорились, что я ему позвоню, чтобы обсудить дальнейшие действия. Три дня я приезжала в центр сдавать анализы для операции и параллельно звонила врачу.
Один раз я смогла дозвониться, и доктор сказал, что сегодня не работает и надо звонить завтра... Все происходящее было слишком не похоже на то, что я нашла «своего врача».
В тот период я не хотела никому говорить о ситуации с моим здоровьем — как-то не хочется рассказывать про такие вещи. Но все-таки решилась спросить нескольких друзей, нет ли у них знакомых врачей по этому направлению. Все, конечно, принялись искать, но выходов особо не было.
Тогда я решила обратиться к хирургу, которая оперировала мою маму в 2017 году и рекомендовала хороших врачей для маминого лечения.
Я написала секретарю клиники, с данными КТ и колоноскопии и с просьбой спросить. И через день, когда я была уже в отчаянии, мне написали, что доктор советует обратиться в один из крупных медицинских центров и даже дала контакты главного врача.
Мне было нечего терять, поэтому я тут же написала главврачу в вотсап свой диагноз и вопрос, как попасть к нему на консультацию. И через 15 минут он ответил: «Приезжайте завтра к 9:00».
С Игорем Евгеньевичем мы поговорили от силы минут 10 — он посмотрел заключения и спросил: «Вы у нас хотите оперироваться?». Я ответила «Да» и начала испугано объяснять, что могу только по ОМС, на что мне было сказано, что да, конечно, по ОМС, если есть полис. И все.
Дальше он позвонил в отделение колопроктологии и попросил хирурга меня проводить, осмотреть и проинструктировать. Все происходящее моментально вселило надежду.
Как сейчас помню, встреча была в четверг, а операция уже на следующей неделе в среду. Почти все анализы были у меня на руках, оставалось сдать еще несколько для госпитализации.
8 декабря 2020 года меня госпитализировали, 9 декабря была операция.
О подготовке к операции
Конечно, я искала информацию в интернете — почему-то у нас не принято, чтобы пациенту подробно рассказали о том, что будет происходить.
Да, я до сих пор не могу запомнить слово гемиколэктомия (удаление правой половины ободочной кишки), но все же хоть какая-то информация о том, что со мной будет дальше, немного меня успокаивала.
Потеряв кучу нервов, я в итоге поняла, что в моем случае удаляют половину толстого кишечника: меньшую часть невозможно, так как это связано с расположением сосудов и лимфоузлов. И стому, наоборот, мне выводить не будут, так как опухоль высоко и не имеет отношения к прямой кишке, при операции на которой чаще всего стомируют.
В общем, к моменту госпитализации я примерно представляла, что меня ждет.
Также в процессе поиска информации я наткнулась на интервью Владимира Познера, который тоже столкнулся с подобным диагнозом, и на блог милой девушки со стомой из-за болезни Крона: она показывает, как можно относиться к этому, и как бы странно не прозвучало, на ее фото стома выглядит даже красиво.
Начав искать информацию, я вдруг обнаружила, что с болезнью сталкивается гораздо больше людей, чем думала раньше…
Почему-то больше всего пугало (и не только меня, как потом выяснилось), что же будет с питанием? Смогу ли я есть все или хотя бы часть, как раньше, или теперь только пюре и суфле?
Когда появляется такой риск, ты отчетливо понимаешь две вещи: 1) вкусная еда — это одно из главных удовольствий в жизни и 2) наш мир — в смысле магазины, рестораны — не приспособлен для людей, у которых есть серьезные ограничения в питании. Они как бы автоматически лишаются возможности заказать или купить что-то готовое.
Вот примерно с такими опасениями и ожиданиями я готовилась к больнице и операции.
О том, как прошла операция
Обычно госпитализация происходит накануне операции. В палату я попала только к пяти вечера, пока прошла все этапы — в декабре 2020 года всем пациентам делали обязательное КТ легких из-за ковида, соответственно, надо было отстоять очередь и потом дождаться результатов.
Вид корпусов этой больницы тоже довольно тоскливый, но не пугающий. Мне повезло: я попала в двухместную палату, а моя соседка была в этот момент в реанимации, поэтому в одиночестве я старалась настроиться на завтрашний день.

Как минимум после обеда просят уже не есть, можно только пить. В палате мне дали препарат для очистки кишечника и сказали, что еще будет две клизмы. То еще удовольствие, особенно когда их делает медбрат… Медбрат Миша оказался прекрасным, но сама ситуация довольно некомфортная…
Потом приходила лечащий хирург Заира Магомедовна и рассказала, что операция утром.
С врачом мне тоже повезло, так как я довольно тревожный пациент и задаю много вопросов, но доктор очень спокойно и подробно мне всегда отвечала. Это, к сожалению, как потом выяснилось, большая редкость.
О чате «Больничка» для родных и реанимации
Для родных я создала чат «Больничка», чтобы держать их в курсе. Отправляла туда фото, а они мне — новости из дома. Мне казалось, что так мы все меньше переживаем.
Утром 9 декабря мне нужно было умыться, надеть компрессионные чулки и ждать, когда меня отвезут в операционную. Везут голышом под простыней, ты только в белых чулках. Мне показалось это довольно комичным, но и не слишком приятным. Ощущение полной беззащитности.
Забыла упомянуть, что еще была беседа с анестезиологом, и он подтвердил, что можно оперировать, несмотря на низкий гемоглобин.
Кстати, в беседе он сказал прекрасную фразу: «Не переживайте, вы к нам пришли, чтобы стать здоровой! Не лечиться и сделать операцию, а стать здоровой. На Новый год уже сможете выпить бокал вина!». Очень меня это тогда поддержало и приободрило.
Когда привозят в операционную, то ставят катетер в вену и говорят что-то вроде: «Сейчас вы расслабитесь». Не знаю, что там было дальше — я даже до маски не дошла и сразу погрузилась в наркоз.
Очнулась, когда меня завозили в лифт, и услышала, как анестезиолог говорил, что, по его мнению, меня можно было отвезти сразу в палату, а не в реанимацию. Но, как потом выяснилось, у меня упало давление, и врачи решили пару часов понаблюдать в реанимации. А там уже упал гемоглобин, и мне стали делать переливание крови.
В итоге, в реанимации я провела около суток. Там же мне делали УЗИ, увидели немного жидкости в брюшной полости, сразу вызвали хирурга, и он огромной иглой брал образец этой жидкости. Оказалось, все в порядке, это не кровотечение. Но как только я увидела своего врача, стала просить скорее меня перевести «домой» в палату.
Вернувшись в палату, я обнаружила, что моя соседка тоже там. Ей оказалась милейшая женщина Валентина, которая в свои 72 года удивляла меня активностью и желанием вылечится. А ей пришлось 7 дней (!) провести в реанимации после сложнейшей операции.
Еще неделю она была на внутривенном питании, которое мы окрестили «птичьим молоком». Валентине постоянно ставили капельницу с огромным пакетом какой-то белой субстанции, но это не мешало ей каждый день совершать прогулки по коридору и болтать со мной. В основном мы говорили про еду. Я рассказывала, что узнала из интернета про диету, и мы обсуждали рецепты.
Валентина, кстати, всегда старалась хорошо выглядеть, например, подбирать рубашку в тон халата. Очень переживала из-за стомы, называя ее «аксессуаром». Но всегда оптимистично заключала, что «мы со всем справимся». Я тогда подумала: все-таки до чего крутое поколение!
О восстановлении после операции
У меня была лапароскопическая операция, то есть она проводилась через небольшие отверстия [в брюшной стенке], но был еще шов 5 сантиметров, так как размер опухоли был довольно большим.
Еще в реанимации, на следующий день после операции, человека начинают усаживать. Я попросила, чтобы мне из палаты принесли бандаж, который привезла с собой в больницу. Его надели на меня, очень туго затянув, и помогли мне сесть.
Это не столько больно, потому что первые дни колют обезболивающее, сколько страшно. Ты вдруг понимаешь, что практически в каждом движении задействованы мышцы пресса, а у тебя там швы.
Вообще вставать сложно еще недели две. Потом все заживает, организм восстанавливается после операции, и я уже не испытывала сильного дискомфорта.
Еще как минимум несколько дней после операции из брюшной полости торчат «трубки с пакетами» — дренажи. Сначала у меня было две таких «трубки», затем одну убрали, и я ходила с одним дренажом, в котором скапливалась лимфа.
Через неделю, когда меня, по идее, надо было выписывать, стало понятно, что с лимфой есть проблема: ее вырабатывается слишком много. Но как только я заменила белковую пищу на углеводную, все сразу же нормализовалось!
Очень многое зависит от того, что мы едим. Еще несколько месяцев я соблюдала специальную диету и почти год ограничивала себя в некоторых продуктах.
В больнице я провела 10 дней. Перед выпиской мне сделали очередное контрольное УЗИ, и пришла моя врач-хирург для беседы. К тому моменту была готова гистология, и я очень надеялась, что это не рак, а что-то другое. Но Заира Магомедовна сказала: «К сожалению, чудес не бывает, и такие образования в кишечнике всегда злокачественные. Готовьтесь к химии, вам надо восстановиться и сразу после новогодних каникул начинать лечение».
Как я не крепилась, все равно разрыдалась в машине у брата, по дороге домой. И прорыдала в тот день до вечера. Я не хотела химии, не хотела быть человеком с онкологией и всеми этими ужасами: тошнота, лысая голова, грустные глаза и непонятное будущее.
В следующей части я расскажу, как проходила химиотерапию.

- Первую часть дневника Евгении — о скрытых и явных симптомах, обследованиях для постановки диагноза и реакции на происходящее — можно прочитать здесь.
Что еще важно знать:
На вопросы об устройстве кишечника и видах хирургических вмешательств при колоректальном раке, подготовке к колоноскопии и операции, а также о вещах, которые необходимо взять с собой в больницу, мы попросили ответить хирурга-онколога Сергея Савчука — врача отделения абдоминальной онкологии Петербургского городского онкоцентра, эксперта онлайн-справочной «Просто спросить», выпускника Высшей школы онкологии.
Как подготовиться к колоноскопии?
Видеоколоноскопия обладает наибольшей информативностью в сравнении с другими методами исследования толстой кишки. Изображение высокого разрешения позволяет визуализировать любые изменения внутри органа.
Если говорить о выявлении новообразований, то при помощи этого метода диагностики можно выявить даже самые мелкие полипы, размером 1-3 мм.
Пожалуй, главное преимущество колоноскопии — возможность выполнения биопсии во время процедуры.
Важно понимать, что информативность этого метода напрямую связана с качеством подготовки. За три дня до исследования рекомендуется:
- соблюдать диету с продуктами, имеющими низкое содержание клетчатки,
- ограничить употребление продуктов с любыми красителями,
- исключить острую пищу и крепкий алкоголь.
За день до колоноскопии можно пить только прозрачные жидкости.
Почти всегда подготовка к исследованию сопряжена с приемом форсированных слабительных средств, таких как Мовипреп или Фортранс.
Каждое медицинское учреждение имеет свой протокол подготовки к этой процедуре. Поэтому важно уточнять рекомендации в месте, где вы собираетесь выполнять исследование.
Что нужно взять с собой в больницу?
Для пребывания в больнице лучше брать удобные вещи и обувь. Не обязательно новые, главное, чтобы они были комфортны и их можно было легко снять.
Если у вас планируется операция на толстой кишке и вы испытываете сложность в выборе одежды в больницу, возьмите с собой трикотажный халат. Его удобно надевать и снимать, в нем можно беспрепятственно передвигаться после операции с установленными дренажными трубками.
Также следует взять принадлежности личной гигиены, книги или планшет. Обязательно возьмите с запасом все лекарства, которые принимаете постоянно.
Если планируется операция «открытым» (не лапароскопическим) способом, то необходимо заранее приобрести послеоперационный бандаж по размеру. Такой бандаж и его правильное ношение позволит снизить риск послеоперационных осложнений.
Пациентов часто просят приобрести компрессионные чулки, однако их влияние на послеоперационные осложнения не изучены.
Как устроен кишечник и как в целом лечат колоректальный рак?
Длина толстой кишки — около 1,5 метров. С точки зрения анатомии толстую кишку принято делить на ободочную и прямую.
Ободочная кишка имеет форму подковы и состоит из слепой кишки с аппендиксом, восходящего отдела, поперечной ободочной кишки, нисходящего отдела, сигмовидной кишки.
Длина прямой кишки от 15 до 20 сантиметров.
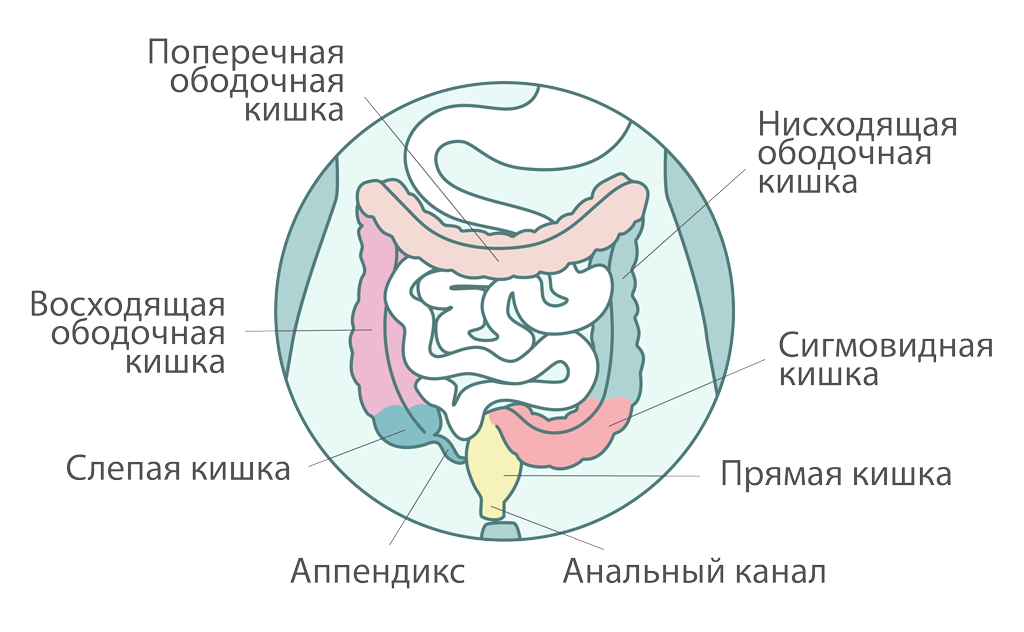
Строение толстого кишечника
Выбор тактики лечения и последовательность всех методов зависит от множества факторов — стадии заболевания, локализации опухоли в толстой кишке, наличия сопутствующих заболеваний, возможностей клиники.
При расположении опухоли в ободочной кишке, как правило, сначала проводится операция, которая направлена на удаление первичной опухоли и регионарных лимфатических узлов, так как они могут быть поражены метастазами. После этот материал изучает врач-патоморфолог и формирует заключение, на основании которого онкологи принимают решение о дальнейшем лечении или наблюдении.
Лечение опухолей прямой кишки чаще всего начинают с лучевой терапии — это позволяет уменьшить размеры опухоли или привести к ее полному исчезновению. В дальнейшем через 6-8 недель выполняют операцию, направленную на удаление первичной опухоли и регионарных лимфатических узлов (лимфодиссекция).
Послеоперационное лечение может быть дополнено химиотерапией. Решение об этом принимают совместно с пациентом.
- Имеет ли значение размер опухоли?
Именно размер опухоли, как при раке молочной железы, не влияет на стадию заболевания и, соответственно, на прогноз тоже. Однако опухоли крупного размера часто затрагивают смежные органы и требуют выполнения расширенных операций с удалением соседних органов.
- Что делать, если опухоль большая и грозит непроходимость?
Одно из наиболее частых осложнений колоректального рака — опухолевый стеноз толстой кишки. Такое состояние считается жизнеугрожающим и требует безотлагательного лечения.
Экстренные операции чаще всего полостные, они направлены на формирование кишечной стомы. В последние годы многим пациентам удается этого избежать, так как во многих больницах есть возможность установки кишечного стента.
Как хирурги выбирают тип операции?
Хирургия колоректального рака — одна из самых стандартизированных отраслей онкологической хирургии.
Обычно хирург удаляет часть толстой кишки с опухолью (около ⅓ всей длины). Стандартный объем лимфодиссекции подразумевает удаление не менее 12 лимфатических узлов, которые в дальнейшем отправляются на патоморфологическое исследование.
- Операции при опухолях ободочной кишки:
Ободочную кишку можно визуально разделить на правую и левую половины.
При опухолях правой половины ободочной кишки обычно выполняют два типа операций:
- правосторонняя гемиколэктомия (удаление правой половины ободочной кишки)
- расширенная правосторонняя гемиколэктомия (удаление правой половины ободочной кишки, а также большей части поперечной ободочной кишки).
При опухолях левой половины ободочной кишки возможны такие операции:
- левосторонняя гемиколэктомия (удаление левой половины ободочной кишки)
- резекция сигмовидной кишки (удаление большей части сигмовидной кишки).
- Операции при опухолях прямой кишки:
При опухолях прямой кишки выбор типа операции во многом определяется расстоянием от ануса до нижнего края опухоли.
Нередко опухоли прямой кишки распространяются на анальный канал или мышцы тазового дна. В таких случаях сохранить анальный канал невозможно, прямая кишка удаляется полностью вместе с задним проходом, и формируется постоянная кишечная стома. Такая операция называется «брюшно-промежностная экстирпация прямой кишки».
При опухолях прямой кишки, расположенных на несколько сантиметров выше анального канала, возможно выполнение сфинктеросохраняющих операций (с сохранением анального канала). Тем не менее вероятность формирования временной кишечной стомы все равно остается высокой.
При опухолях правой половины ободочной кишки почти никогда не формируют кишечную стому, чего нельзя сказать о противоположной, левой стороне ободочной кишки. Так, при выявлении опухоли в поперечной ободочной, нисходящей ободочной, сигмовидной или прямой кишке вероятность формирования кишечной стомы составляет около 25%.
Кому проводят лапароскопические операции и от чего это зависит?
Удалить часть толстой кишки можно несколькими способами:
- открытым (15-25 см. разрез брюшной стенки),
- лапароскопическим (5-12 мм. проколы брюшной стенки),
- роботическим (он аналогичен лапароскопическому, но с использованием роботической установки, когда хирург сидит за консолью в нескольких метрах от пациента).
Малотравматичные методики возможны и безопасны в тех случаях, когда опухоль располагается в стенке кишки и не распространяется за ее пределы. В случаях прорастания опухоли в смежные органы операция выполняется открытым способом, поскольку данных, подтверждающих безопасность малоинвазивных методик, нет.
Как подготовиться к операции?
Очень важен настрой. Перед операцией каждому пациенту стоит написать перечень всех вопросов, которые интересуют. Все эти моменты необходимо обсудить именно до операции с лечащим врачом. И в целом, лучше узнать о всех возможных осложнениях и нежелательных явлениях лечения до его начала.
Операции по поводу опухолей толстой кишки обычно выполняются в плановом порядке. Поэтому у большинства пациентов есть возможность подготовиться.
В течение недели до операции нужно соблюдать диету с низким содержанием клетчатки и обильным питьем. Это позволяет облегчить подготовку кишечника.
Важно, чтобы пациент получал достаточное количество белка — его дефицит может влиять на риск развития послеоперационных осложнений.
В условиях ограниченного питания перед операцией это условие для многих пациентов становится невыполнимым. Эта проблема решается так: в рацион добавляются высокобелковые гиперкалорические питательные смеси (Нутридринк Компакт Протеин).
За день до операции можно завтракать и пить любые прозрачные жидкости.
Важно: Назначение слабительного средства (препарат, его количество, объем жидкости и время приема) определяет только лечащий врач. Самостоятельное бесконтрольное употребление форсированных слабительных средств может привести к возникновению нежелательных явлений, что может негативно повлиять на весь процесс лечения.
Если пациент принимает препараты, «разжижающие» кровь, то их придется отменить за несколько дней до операции.
Также нужно помнить, что перед операцией стоит выполнять нормированные, привычные для каждого человека физические нагрузки — ходьба, утренняя зарядка, занятия йогой или езда на велосипеде. Предоперационная гиподинамия (низкая физическая активность) негативно влияет на течение послеоперационного периода.
Что такое послеоперационная диета и из чего она состоит?
Универсальной диеты, подходящей всем пациентам, не существует.
Пациентам без кишечной стомы мы рекомендуем возвращаться к привычному режиму питания через 4-6 недель, в течение которых постепенно включаются в рацион привычные продукты.
Для пациентов с кишечными стомами Мемориальный онкологический центр им. Слоуна-Кеттеринга (Memorial Sloan Kettering Cancer Center) разработал удобные рекомендации:
Важные контакты:
Если вы или ваш близкий столкнулись с онкологическим заболеванием и хотите узнать больше о диагнозе, корректности назначенной схемы лечения, необходимых обследованиях и возможностях медицинской помощи в вашем регионе, заполните заявку на сайте бесплатной онлайн-справочной «Просто спросить». Специалисты ответят на ваши вопросы в течение трех дней.









Все собранные средства идут на оплату экспертов, задействованных в консультациях, и на работу сервиса. Поддерживая системные проекты - образование талантливых врачей, просвещение широкой аудитории, внедрение технологий скрининга рака, - вы можете внести вклад в спасение сотен и тысяч людей в России и обеспечить помощь себе и своим близким, если в ней возникнет необходимость.