
Найти рак без симптомов: как устроен скрининг в онкологии
11.10.2021«Чем раньше обнаружить рак, тем выше шанс выздороветь» — наверняка вы не раз слышали об этом от врачей или читали в СМИ. Успех лечения онкологического заболевания зависит от многих факторов — гистологических особенностей опухоли, ее размера, состояния здоровья пациента и, не в последнюю очередь, стадии заболевания. «Поймать» болезнь помогают различные программы диагностики. Разбираемся, какие они бывают, кому и когда они нужны, всегда ли они полезны и с какими рисками сталкивается пациент чаще всего.
Какие методы диагностики бывают
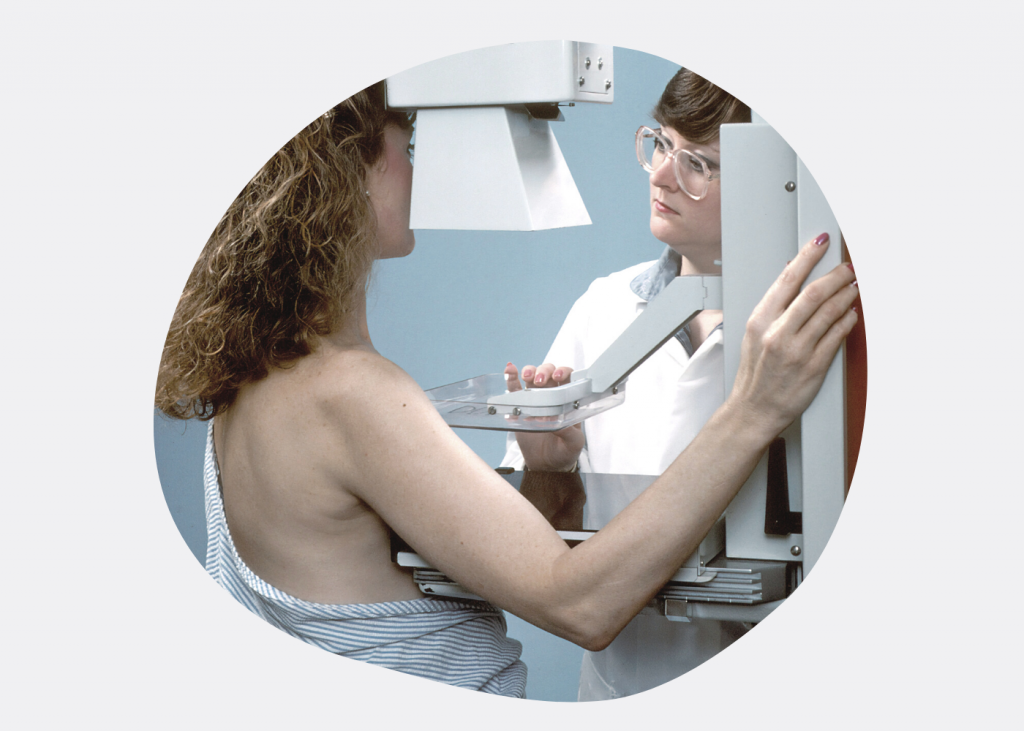
В диагностике заболеваний — в том числе, онкологических — есть несколько ключевых понятий: скрининг, ранняя диагностика, диспансеризация, чек-ап и самообследование. Чем они отличаются друг от друга, кому и когда показаны — давайте разберемся.
Скрининг — организованное обследование здоровых людей, которое помогает выявить заболевание и предшествующие ему состояния на ранних стадиях, когда симптомов еще нет. В онкологии скрининг показан пациентам, которые входят в группу риска развития нескольких видов рака.
Вот основные факторы риска развития онкологических заболеваний:
- Возраст: чем старше человек, тем выше вероятность заболеть.
- Пол: существуют так называемые «женские» и «мужские» виды рака. Например, рак шейки и тела матки, рак предстательной железы.
- Семейная история болезни: если среди кровных родственников есть несколько случаев одного вида рака, стоит обсудить с врачом план профилактических обследований.
- Наличие рака в анамнезе: если человек уже прошел курс лечения, есть вероятность, что заболевание вернется. Чтобы не пропустить его и вовремя среагировать, врач рекомендует динамическое наблюдение.
- Взаимодействие с вызывающими рак агентами — например, табачным дымом, производственными канцерогенами.
Как правило, скрининг — это организованные программы в рамках системы здравоохранения стран, где они внедряются.
Ранняя диагностика — комплекс исследований, которые показаны пациентам с симптомами заболевания. Как уже понятно из названия, ее цель — обнаружить рак как можно раньше, чтобы вовремя начать лечение. Или — наоборот — исключить диагноз. Ранняя диагностика в большей степени зависит от знаний и навыков врачей, к которым за помощью обращаются люди с симптомами болезней, а также от диагностических возможностей.
Чек-ап — условное название набора медицинских обследований для проверки общего состояния здоровья. Если коротко, он помогает ответить на вопрос: «А все ли в порядке с моим организмом?».Чек-апы — это в большей степени попытка частных медицинских организаций удовлетворить запрос пациентов на качественную диспансеризацию.
«Часто люди выбирают чек-апы вместо диспансеризации, потому что уровень доверия к бесплатной медицине в России оставляет желать лучшего. Частные клиники пользуются этим и формируют различные пакеты услуг, в том числе — по комплексному обследованию организма.
Но проблема в том, что сегодня не существует исследований, которые бы доказывали, что чек-апы помогают здоровому человеку избежать развития тех или иных заболеваний в будущем. Кроме того, растет медикализация — то есть расширяется представление о том, какие состояния считаются болезнью, и пациент проходит дополнительные дорогостоящие обследования, которые ему не нужны, а иногда и могут навредить», — отмечает онкоэпидемиолог Антон Барчук, научный сотрудник НМИЦ онкологии им. Н.Н. Петрова, директор Института междисциплинарных медицинских исследований Европейского Университета в Санкт-Петербурге, соавтор сервиса Скрин 3.0 (проект Фонда «Не напрасно»), с помощью которого можно узнать о предрасположенности к раку.
Скрининг, ранняя диагностика, диспансеризация и чек-ап требуют взаимодействия с медицинскими организациями. А вот самообследование — осмотр тела — можно проводить дома самостоятельно.
Например, если женщина во время самоосмотра нащупала уплотнение в груди, которого раньше не было, это повод обратиться за консультацией к врачу и составить план обследований. Кроме того, самообследование помогает обнаружить новые родимые пятна и подозрительные изменения кожи — в этом случае также есть смысл незамедлительно обратиться к онкологу или дерматологу-онкологу, чтобы исключить меланому (рак кожи). Однако к самостоятельному методу диагностики самообследование отнести нельзя.
Как появился скрининг в медицине

Первые скрининговые (профилактические) обследования появились еще в первой половине ХХ века, когда понятия «скрининг» как такового не было. Например, в 1927-1929 годах ученые Георгиос Папаниколау и Аурел Бабеш изобрели известный каждой женщине Пап-тест — взятие образцов клеток со стенок шейки матки для лабораторной диагностики, которая помогает понять, есть ли предраковые или раковые клетки.
В 1937 году доктор Элиза Л'Эсперанс основала Центр раннего выявления рака в Нью-Йорке. В первый год работы Центра обследование прошла 71 женщина. Им проводили Пап-тест, и если врачи выявляли патологию, пациентку отправляли на биопсию — брали небольшой участок ткани для гистологического исследования. Если патоморфолог обнаруживал предраковое состояние, женщине проводили операцию, чтобы удалить пораженный участок, или оставляли под наблюдением в клинике.
Уже через девять лет через Центр прошли 1356 женщин, и его модель быстро скопировали по всей стране: профилактические клиники открылись в Филадельфии (1938 год) и Чикаго (1943 год), а к в 30 штатах Америки открыли 181 центр.
Еще один интересный пример — появление скрининга рака молочной железы. Он начался в 60-х годах ХХ века, когда доктор Роберт Иган из Университета Хьюстона (США) вместе с коллегами предположил, что с помощью маммографии можно обнаружить не пальпируемую опухоль груди и отличить злокачественное новообразование от доброкачественного. Тогда скрининговое обследование состояло из пленочной маммографии и осмотра груди врачом-хирургом. Если у доктора возникали подозрения, пациентку направляли на биопсию.
«Скрининг — это предположительная идентификация невыявленной болезни или дефекта путем использования тестов, анализов или других процедур, которые можно применить быстро. Скрининг-тесты позволяют выделить внешне здоровых лиц, которые предположительно страдают от тех или иных болезней, среди тех, которые предположительно этих болезней не имеют. Скрининг-тесты не претендуют на диагностическое значение. Лица с положительными или подозрительными результатами должны направляться к врачам для установления диагноза и необходимого лечения».
В публикации ВОЗ, Уилсона и Юнгера было предложено 10 принципов, которые стали руководством по определению, насколько целесообразно проводить скрининг:
- Выявляемое заболевание — важная проблема для здоровья.
- Существуют приемлемые меры лечения пациентов с диагностированным заболеванием.
- Есть средства диагностирования и лечения заболевания.
- Выявляемое заболевание имеет распознаваемую латентную или раннюю симптоматическую стадию.
- Существуют подходящие тесты или исследования для диагностики заболевания.
- Эти тесты приемлемы для населения.
- Врачи понимают закономерности естественного развития заболевания от латентной до явной формы.
- Есть согласованная политика в отношении того, кто входит в категорию лиц, требующих лечения.
- Затраты на выявление случаев болезни (включая диагностику и лечение выявленных больных) экономически сбалансированы с возможными затратами на медицинское обслуживание в целом.
- Выявление случаев болезни — непрерывный процесс, а не единовременная кампания.
«Ко мне на прием часто обращаются пациенты без каких-либо симптомов заболевания — они просто хотят знать о своем здоровье больше и обезопасить себя от рака в будущем. В этом случае на первом этапе консультации я задаю человеку ряд вопросов, которые помогают понять, какие скрининговые исследования ему можно рекомендовать.
А дальше начинается самое интересное — я рассказываю человеку о всех возможных вариантах, почему в его случае могут помочь именно они, и объясняю, какие плюсы и минусы у них есть. И только после этого мы вместе с пациентом принимаем решение, когда и какие исследования ему стоит пройти», — поясняет онколог-химиотерапевт Полина Шило, программный директор Высшей школы онкологии (ВШО) и соавтор сервиса Скрин 3.0.
Какие программы онкологического скрининга существуют сегодня
Скрининговые программы проводятся только в том случае, когда их эффективность доказана и есть все необходимые ресурсы (оборудование, лаборатории, учреждения для лечения и наблюдения пациентов, персонал и так далее) — поэтому сегодня в мире их всего пять.

Хороший плохой скрининг

Как мы уже выяснили, задача любой скрининговой программы — снижение смертности от того или иного заболевания и увеличение продолжительности жизни. Если скрининг не решает эту задачу, его не используют. При этом ожидаемая польза обследований должна превышать их потенциальный вред.
Кроме того, как отмечает Антон Барчук, скрининг не работает на уровне системы здравоохранения, если для него не разработана организованная программа. Главные критерии такой программы:
- наличие регистра людей, из которых можно выбирать участников программы скрининга;
- организация индивидуальных приглашений на обследования;
- наличие протоколов программы скрининга;
- система контроля качества и аудита скрининга.
Иными словами, если нет организованной программы скрининга, он становится в лучшем случае — бесполезным, а в худшем — вредным. Организация скрининга на государственном уровне — комплексный и сложный процесс, который требует больших человеческих и финансовых ресурсов. Но насколько он экономически выгодный?
«Когда программа скрининга внедряется на уровне популяции, рассчитывается сумма спасенных лет жизней и количество потраченных на это денег в год. Такая практика есть во многих странах, и некоторые скрининговые программы, запущенные с оглядкой на такие расчеты, действительно экономически эффективны. Они не превышают порог выделенных на них расходов. Но надо понимать, что в задачу скрининга не входит экономия денег на здравоохранении. И мы намеренно в него вкладываемся, чтобы спасти годы жизни тысячам людей.
Это можно сравнить со страхованием — когда вы вкладываете определенную сумму в надежде, что рано или поздно это поможет предотвратить какую-то большую проблему у небольшого числа людей. Случится это или нет в каждом конкретном случае — скорее нет, но на уровне популяции это работает», — поясняет Антон Барчук.
Так, например, Всемирная организация здравоохранения (ВОЗ) четко регламентирует, как должны приниматься решения о внедрении той или иной скрининговой программы. В документе также прописано, как соотносятся вред и польза скрининга и как их соотношение может меняться в зависимости от возможностей страны. Подробнее о пользе и вреде скрининговых обследований читайте в следующей главе.
Вот несколько примеров рабочих программ скрининга:
В течение месяца после забора материала на исследование женщина получает на почту письмо с результатами теста, и если врачи обнаруживали какие-либо патологии, ее приглашают на дополнительное обследование. Сегодня программа охватывает более 70% женской части населения Финляндии.
Скрининг рака молочной железы в Нидерландах. Как и в финском кейсе, эта программа охватывает более 70% женщин. 1 раз в 2 года они получают приглашение пройти маммографию, а каждое действие врача-рентгенолога и диагноста тщательно анализируется — насколько все сделано правильно.
Скрининг колоректального рака в Словении. Людей также в индивидуальном порядке приглашают сдать тест на скрытую кровь в кале, и если анализ положительный, пациентам предлагают пройти колоноскопию, чтобы исключить заболевание.
Всегда ли скрининг полезен
У каждой скрининговой программы есть как польза, так и вред. Соотношение между ними зависит от организации программы скрининга, оборудования, которое используется в скрининговых исследованиях, от качества предоставляемых медицинских услуг в конкретном регионе или медучреждении и других факторов. Это значит, что стандарты проведения скрининговых программ в каждой стране могут быть свои — например, возраст для старта обследований может отличаться. Так, в США маммография показана женщинам с 50 до 74 лет раз в 2 года, а в России — начиная с 40 лет с той же периодичностью.
«Чтобы понять, какие исследования должны входить в ту или иную скрининговую программу, проводятся многочисленные исследования. Однако иногда они не дают исчерпывающий ответ на вопрос, когда конкретно нужно начинать обследования. Яркий пример — генетические тесты, которые помогают выявить мутации, увеличивающие риск развития рака.
Мы знаем, что скрининг у носителей BRCA-мутаций, повышающих вероятность развития рака груди, спасает жизни и проводить его нужно пациентам в возрасте 25-30. Однако показаны эти тесты далеко не всем женщинам, и задача врача — выяснить, нужно ли обследоваться конкретной пациентке», — отмечает Полина Шило.
Главное преимущество скрининга — он помогает обнаружить рак на ранних стадиях, когда шансы вылечиться выше, и вовремя начать терапию. При этом на ранних стадиях заболевания часто можно избежать радикальных методов лечения. Например, полного удаления молочной железы при раке груди.
Однако у скрининга есть и свои минусы:
- Ложноположительные результаты, которые требуют проведения дополнительных обследований и сказываются на психоэмоциональном состоянии пациента.
- Ложноотрицательные результаты, которые дают ложную надежду, приводят к запоздалой постановке диагноза и, следовательно, к несвоевременному началу лечения.
- Гипердиагностика — лечение патологий, которые, скорее всего, никак не сказались бы на продолжительности и качестве жизни пациента. Человек проходит через ненужные и часто дорогостоящие процедуры.
«Сократить риск гипердиагностики очень просто — проходите скрининговые обследования согласно возрасту и согласованному с врачом графику. При этом выбирайте доктора, который в своей клинической практике придерживается принципов доказательной медицины — его решения основаны не на личном опыте, а на результатах научных исследований и международных стандартах», — рекомендует онколог-химиотерапевт Полина Шило.
Поскольку скрининговые программы разработаны далеко не для всех видов рака, возникает вопрос: «Как не пропустить начало заболевания и обезопасить себя?» К сожалению, не существует универсального средства: рак — своего рода лотерея, в которой никому не хочется участвовать. И главный совет здесь — не откладывайте поход к врачу, если заметили ухудшение самочувствия. Неприятные симптомы не обязательно указывают на развитие онкологического заболевания, но могут сигнализировать о других патологиях, которые так же важно вовремя лечить.
Что вы знаете о скрининге?

Итак, мы разобрались, что такое скрининг, как он появился и каким он бывает. Предлагаем вам пройти небольшую проверку знаний и убедиться, что теперь вы знаете о скрининге рака достаточно.
- Как называется универсальный анализ, который показывает, есть ли у человека рак?
- Скрининг нужен здоровым людям?
- Можно ли самостоятельно понять, какие скрининговые обследования нужны?
- Скрининг безопасен?
Нет. У скрининга есть как плюсы, так и минусы. С одной стороны, он помогает обнаружить заболевание на ранней стадии и оперативно начать лечение, а с другой — во время обследований человек проходит через не всегда приятные процедуры, находится в стрессе и рискует получить ложноположительный или ложноотрицательный результат тестов, а иногда — ненужное ему лечение.










Все собранные средства идут на оплату экспертов, задействованных в консультациях, и на работу сервиса. Поддерживая системные проекты - образование талантливых врачей, просвещение широкой аудитории, внедрение технологий скрининга рака, - вы можете внести вклад в спасение сотен и тысяч людей в России и обеспечить помощь себе и своим близким, если в ней возникнет необходимость.