
«Симптомы непредсказуемы»: что такое рассеянный склероз и как с ним жить
30.05.2022Есть мнение, что болезни подвержены только люди пожилого возраста. Но это не так. Рассеянный склероз — самое распространенное заболевание центральной нервной системы среди молодых людей (средний возраст начала — 30 лет), за исключением травм.
Как распознать ранние признаки и не начать обследоваться, когда этого делать не нужно? Как правильно подобрать терапию, чтобы замедлить течение болезни? Можно ли облегчить симптомы и почему важна реабилитация?
Читайте в инструкции, которую мы подготовили к Международному дню рассеянного склероза — он проходит ежегодно 30 мая.
Поддержать нас разовым или регулярным пожертвованием:
Вы читаете издание «Профилактика Медиа». Это просветительский проект фонда «Не напрасно» — некоммерческой организации, которая поддерживает людей по вопросам онкологии и здоровья, а также обучает молодых онкологов.
Все наши тексты выходят благодаря читателям, которые переводят пожертвования на работу нашей редакции.
Ежемесячные расходы «Профилактики Медиа» составляют в среднем 280 тысяч рублей: это работа авторов, научных и литературных редакторов, иллюстратора и дизайнера, а также техническая поддержка сайта.
Уже 6 лет мы рассказываем о способах сохранить здоровье и новых возможностях лечения рака, делимся реальными историями людей, чей опыт может помочь принять диагноз и найти нужные решения. Статьи на «Профилактике Медиа» каждый месяц читают 160 тысяч человек.
Пожалуйста, поддержите нас разовым или регулярным пожертвованием.
Что такое рассеянный склероз и какие формы он принимает
Рассеянный склероз — это хроническое аутоиммунное заболевание, при котором собственные иммунные клетки разрушают оболочку, покрывающую нервные волокна (отростки нейронов) в центральной нервной системе. Когда оболочка разрушается, нервные импульсы начинают посылаться в мозг медленнее, и, в зависимости от зоны повреждения, длительности и формы заболевания, человек может начать терять координацию движений и чувствительность.
Форма и течение болезни подразделяются на несколько подтипов:
— Клинически изолированный синдром — это начальная стадия заболевания. Человек может заметить изменения в самочувствии — например, потерю чувствительности при прикосновении к некоторым участкам тела, сильную утомляемость, ухудшение зрения на один глаз, а на МРТ в некоторых случаях (не всегда) появляются характерные для рассеянного склероза очаги.
— Радиологически-изолированный синдром — это еще один подтип начальной стадии заболевания, когда нет никаких симптомов и внешних признаков болезни, но при этом результаты МРТ головного и спинного мозга показывают очаги рассеянного склероза. Как правило, это выясняется случайно, а МРТ проводится по другому поводу.
— Рецидивирующе-ремиттирующий синдром — это самый распространенный тип рассеянного склероза. Чаще встречается у женщин, средний возраст начала — около 30 лет.
- Течение болезни в этот период, как правило, волнообразное. Сначала могут возникать кратковременные эпизоды обострений (рецидив), когда появляются новые нарушения, например, шаткость и неуверенность при ходьбе, потеря чувствительности при прикосновении к некоторым участкам тела или ухудшение зрения на один глаз — изменения могут быть самыми разными. А после наступает длительный период ремиссии — от нескольких месяцев до нескольких лет.
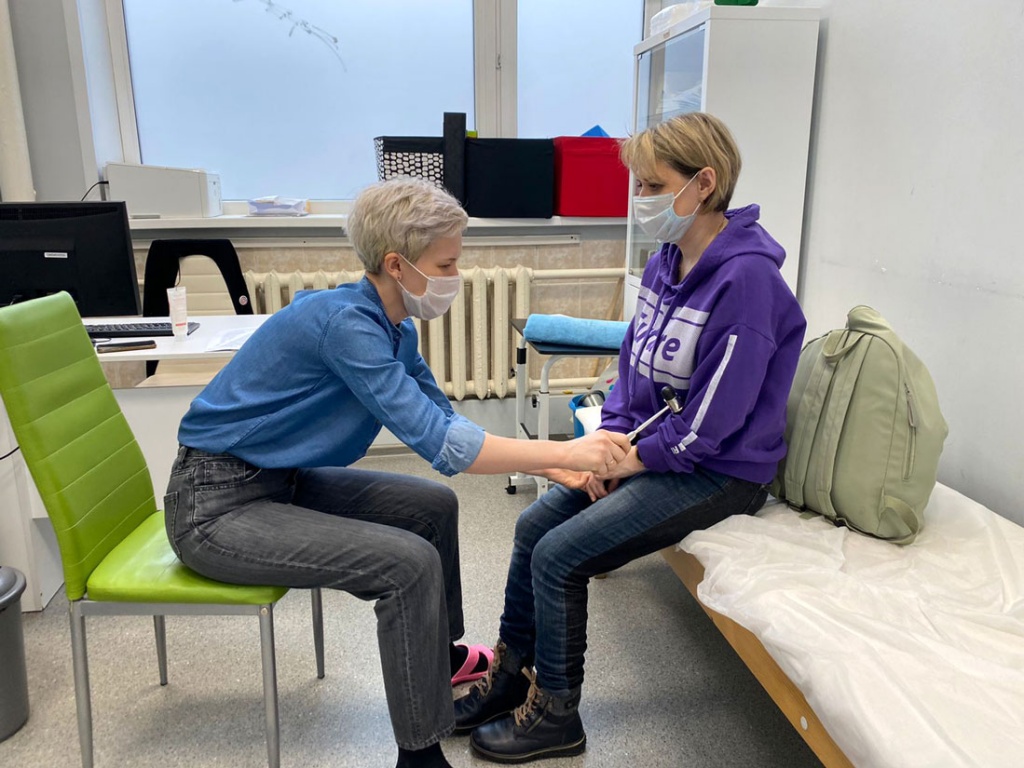
Консультация у невролога. Фотография благотворительного фонда «Весна»
— Первичный прогрессирующий рассеянный склероз — этому типу течения болезни свойственно неуклонное нарастание симптомов. Но оно может быть достаточно медленным — около четверти людей спустя 25 лет с момента постановки диагноза продолжают передвигаться самостоятельно. Первично-прогрессирующий рассеянный склероз встречается у 10-15% пациентов: одинаково часто и у мужчин, и у женщин, средний возраст которых около 40 лет.
— Вторичный прогрессирующий рассеянный склероз развивается только после ремиттирующего (волнообразного) течения болезни. Не существует признаков, которые сигнализировали бы о новой фазе заболевания, поэтому диагноз чаще ставится ретроспективно по клиническим проявлениям и МРТ.
Определить, что болезнь прогрессирует, кроме изменений в самочувствии, помогут два чувствительных параметра — атрофия мозга (уменьшение объема вещества мозга) и изменения толщины сетчатки глаза. Для оценки этих параметров используется специальное оборудование и программное обеспечение.
- Для вторичного прогрессирующего рассеянного склероза не характерны «волны» — обострения с последующими ремиссиями. Симптомы (спастика, нарушения координации движений, тремор) нарастают постепенно. Как правило, переход к этому типу заболевания происходит спустя 15-20 лет после начала болезни. Но если вовремя и правильно подобрать терапию, переход может отсрочиться на несколько лет или вовсе не произойти.
Почему возникает рассеянный склероз и кто находится в группе риска
Не существует какой-то одной причины возникновения рассеянного склероза. Это совокупность генетических и факторов окружающей среды, которые нарушают равновесие в иммунной системе и настраивают ее против самой себя.
К внутренним, генетическим факторам риска относятся определенные сочетания генов — генетические ассоциации, этническая принадлежность и пол.
Есть определенные сочетания генов, которые могут повысить риск возникновения рассеянного склероза. Но даже если оба родителя больны, это не обязательно приведет к предрасположенности и тем более к болезни.
Исследования показали, что общая распространенность рассеянного склероза составляет в среднем 0,15-0,3%, а риск развития этого заболевания в семье с заболевшим отцом или матерью — 2,5-3%.
Распространенность рассеянного склероза зависит от географии проживания. В северных широтах болеют рассеянным склерозом чаще, чем в южных.
- Если привести пример относительно России, то распространенность рассеянного склероза в Санкт-Петербурге в два раза выше, чем в Краснодарском крае.

Эмблема Всемирного дня рассеянного склероза
Считается, что распространенность рассеянного склероза частично связана с расовыми различиями. Например, у людей азиатского, африканского или индейского происхождения — самые низкие риски. Тем не менее, более поздние исследования показали высокую заболеваемость рассеянным склерозом и у темнокожих взрослых и детей.
Триггером для сбоя в иммунной системе могут быть инфекции. Особое внимание уделяется одной из самых распространенных — вирусу герпеса человека 4 типа или, как его еще называют, вирусу Эпштейна-Барра.
- 90-95% пациентов с рассеянным склерозом — то есть практически все — перенесли эту инфекцию. Считается, что у людей, у которых ее не было, вероятность заболеть рассеянным склерозом очень низкая. Но, несмотря на очевидную связь между вирусом и заболеванием, методы профилактики и вакцины против Эпштейна-Барра пока не разработаны.
Несколько исследований подтвердили связь между курением и возникновением рассеянного склероза. Также курение может способствовать прогрессированию заболевания, а отказ от этой привычки — наоборот приостановить течение болезни. Что интересно, нюхательный табак не провоцирует рассеянный склероз. Можно предположить, что риск среди курильщиков не связан с никотином, но для этого нужны дополнительные данные.
- Так как в развитии рассеянного склероза участвует иммунная система, многие думают, что заболевание может спровоцировать вакцинация. Но ни одно из исследований не подтвердило связи между вакцинами и рассеянным склерозом.
Умеренное ультрафиолетовое излучение в сочетании с витамином Д позволяют снизить риск рассеянного склероза. Но злоупотреблять солнечными ваннами не стоит, а необходимую дозировку витамина Д должен подобрать врач.
Какие симптомы должны насторожить и как грамотно диагностировать рассеянный склероз
Рассеянный склероз может вызывать множество различных симптомов, но не у всех пациентов они проявляются на начальном этапе заболевания.

Невролог Лев Брылев
«Иногда болезнь начинается с симптомов, но на МРТ нет никаких изменений и диагноз поставить невозможно. А бывает, что ничего относящегося к этому заболеванию в самочувствии нет, но на МРТ есть очаги, — рассказывает врач-невролог, заведующий отделением неврологии Московской городской клинической больницы им. В. М. Буянова, эксперт фонда «Весна» Лев Брылев. — Более того, при рассеянном склерозе могут поражаться самые разные отделы нервной системы, поэтому симптомы тоже могут быть разнообразными. Конечно, есть статистика самых распространенных признаков заболевания, но на практике все очень непредсказуемо».
Характерные симптомы:
- онемение, покалывание, потеря чувствительности при прикосновении к некоторым участкам тела;
- мышечная слабость и неловкость в руке или прихрамывание и слабость в ноге (обычно держится больше суток и постепенно нарастает);
- ухудшение зрения на один глаз (ретробульбарный неврит), которое сопровождается болью при движении и нарушением цветоощущения;
Важно: В этом случае нужно проконсультироваться не только у окулиста, но и у невролога.
- головокружение, но не головная боль;
- шаткость и неуверенность при ходьбе, которая заметна для окружающих, держится больше суток и нарастает;
- прохождение тока при наклоне головы вперед — очень характерный симптом;
- изменение характера речи: она может стать более медленной;
- избыточная нетипичная утомляемость — невозможность выполнять повседневные дела.
Это визуализирующий тест, который создает изображения внутренней части тела и может показать, есть ли в головном или спинном мозге очаги рассеянного склероза. Но на ранних этапах заболевания очаги видны не всегда, и во многих случаях врачи могут диагностировать заболевание только по симптомам и результатам анализов.
- Невролог Лев Брылев не рекомендует делать МРТ просто так, без показаний.

Невролог Лев Брылев
«Классический пример, когда молодая женщина с головной болью делает себе МРТ и находит там демиелинизирующие очаги, тогда как это просто неспецифические изменения, характерные для мигрени, — говорит Лев Брылев. — Проводились исследования, когда перепроверили пациентов, получающих специфическое лечение от рассеянного склероза, и потом выяснили, что у них мигрень. Поэтому к диагностике нужно относиться с осторожностью. Даже если на МРТ есть подозрения на демиелинизацию или очаги рассеянного склероза, паниковать не надо — скорее всего, это не рассеянный склероз, и только в небольшом проценте случаев может оказаться, что вы застали самое начало болезни».
Какие анализы вам могут предложить сделать дополнительно:
- Люмбальная или спинномозговая пункция. Во время этой процедуры врач вводит тонкую иглу в поясницу и делает забор небольшого количества спинномозговой жидкости для проверки признаков рассеянного склероза. Люмбальную пункцию назначают не всем, но в некоторых случаях ее применяют для повышения диагностической достоверности — например, если у пациента нетипичные признаки заболевания.
- «Вызванные потенциалы» или «вызванные реакции». Это способ изучения реакций и сигналов различных структур головного мозга на внешние стимулы. Во время обследования врач приклеивает к коже «электроды» и изучает нервные сигналы в мозгу пациента — например, когда тот смотрит на свет, слушает звуки или чувствует слабый электрический ток.
- Оптическая когерентная томография. В этом тесте используется специальный свет для осмотра внутреннего устройства глаза. Это помогает увидеть признаки рассеянного склероза — например, изменение толщины сетчатки.
Какое лечение и реабилитация нужны при рассеянном склерозе
Как правило, болезнь начинается задолго до клинических проявлений и видимых на МРТ очагов воспалений. Поэтому после постановки диагноза нужно сразу начинать лечение — раннее начало снижает частоту рецидивов и замедляет рост очагов поражения головного мозга.
- Самой эффективной считается модифицирующая терапия — меняющая ход течения заболевания. Выбирать препарат нужно индивидуально, в зависимости от активности заболевания, ценностей и предпочтений пациента. Важно оценивать потенциальную пользу и риски на момент начала лечения, а также риски, которые могут возникнуть при длительном применении.
Если у человека рецидивирующе-ремиттирующее (то есть с периодами обострений и ремиссии) течение болезни, то во время терапии применяются моноклональные антитела — иммуноглобулины, которые вызывают прицельный ответ организма для защиты от чужеродных антител. Используются такие препараты, как натализумаб, окрелизумаб, ритуксимаб, офатумумаб и алемтузумаб. Эта терапия предпочтительна для пациентов с более активным заболеванием и для тех, кто готов к возможным побочным эффектам, в том числе к серьезным — обсудить их нужно с лечащим врачом.
При рецидивирующе-ремиттирующем типе также возможна пероральная терапия (таблетки, например, диметилфумарат, терифлуномид, финголимод): в отличие от инфузий пациент может принимать лекарства независимо от врача. А также инъекционная терапия — интерфероны и глатирамера ацетат, которые были первыми одобрены для лечения рассеянного склероза и подходят пациентам, для которых безопасность (минимальные побочные эффекты) предпочтительнее, чем удобство и максимальная эффективность.
При первично прогрессирующем рассеянном склерозе молодым пациентам (до 55 лет) с активным заболеванием предлагают лечение окрелизумабом. Пожилым пациентам с неактивным заболеванием больше подходит симптоматическая терапия, так как лечение может вызвать сильные побочные эффекты и принести больше вреда, чем пользы.
Большинству пациентов, у которых рецидивирующе-ремиттирующий рассеянный склероз перешел в стадию вторично-прогрессирующего, врачи предлагают продолжать модифицирующую болезнь терапию. Выбор препаратов также зависит от активности и прогрессирования заболевания, побочных эффектов и предпочтений пациента. В России для лечения вторично-прогрессирующего рассеянного склероза зарегистрирован препарат сипонимод.
- Кроме терапии, замедляющей течение болезни, важно получать симптоматическое лечение. Если есть такие проявления, как сильная усталость, боли, нарушение походки, дисфункция мочевого пузыря или кишечника, а также нарушения речи, глотания и дыхания, необходима комплексная реабилитация. Основные ее задачи — помочь человеку адаптироваться к новым обстоятельствам и оставаться максимально независимым в уходе за собой.
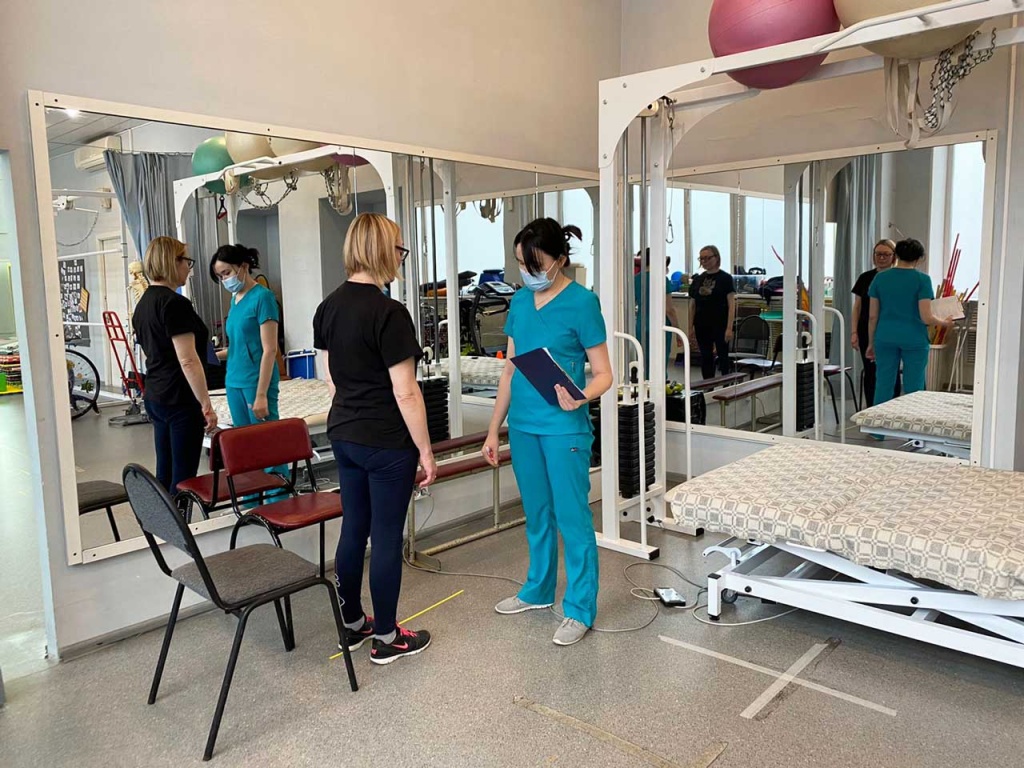
Занятие с реабилитологом. Фотография благотворительного фонда «Весна»
Так, лечение проблем с походкой в основном построено на физической терапии с использованием, если необходимо, дополнительных средств передвижения. Это могут быть трости, костыли для предплечья, инвалидные коляски, ортезы на голеностопный сустав. Эрготерапевт* поможет адаптироваться в социально-бытовой сфере — например, подберет новое рабочее место, научит спускаться по лестнице, выполнять гигиенические процедуры или готовить себе еду.
* Эрготерапевт — это специалист по восстановлению социальных, бытовых, рабочих, функциональных и двигательных навыков.
Комплексная реабилитация может включать и медикаментозное лечение. Если у пациента депрессия, психиатр назначит антидепрессанты. При недержании мочи и никтурии (частое мочеиспускание в ночное время) уролог подберет антихолинергические и антимускариновые препараты, которые считаются наиболее эффективными для решения этой проблемы. Даже пациентам с нарушением ходьбы назначают лекарства — например, дальфампридин.
Нарушения, связанные со стволом головного мозга, — например, дисфагия (нарушения глотания), дизартрия (нарушения произношения) или дыхательная дисфункция (особенно сильный кашель и неспособность отхаркивать выделения), говорят о прогрессирующей форме рассеянного склероза. При появлении таких симптомов обязательно нужно обратиться к логопеду, чтобы он оценил глотательную функцию. Некоторым пациентам с дисфагией нужен специальный зонд для кормления.
Также возможны нарушения зрения, особенно ухудшение на один глаз. Это характерный признак для рассеянного склероза, который возникает у большинства пациентов в какой-то момент течения заболевания. Если такие нарушения есть, важно вовремя получить консультацию офтальмолога и невролога.
- Важно не пренебрегать симптомами и не заниматься самолечением. Если вы заметили у себя какие-то из этих проявлений, обязательно обратитесь к врачу.
Где могут помочь пациентам и их близким
- Израильская ассоциация рассеянного склероза.
- Американская ассоциация рассеянного склероза.
- Центр реабилитации «Апрель» (лекции).
- Благотворительный фонд «Весна — помогает людям с тяжелыми двигательными нарушениями.
- Общественная организация «Московское общество рассеянного склероза».
Пройдите тест на screen.nenaprasno.ru










Все собранные средства идут на оплату экспертов, задействованных в консультациях, и на работу сервиса. Поддерживая системные проекты - образование талантливых врачей, просвещение широкой аудитории, внедрение технологий скрининга рака, - вы можете внести вклад в спасение сотен и тысяч людей в России и обеспечить помощь себе и своим близким, если в ней возникнет необходимость.