
«Сын всех спрашивал: “А с мамой все будет хорошо?”»: история о рецидиве лимфомы Ходжкина
20.02.2025Летом 2020 года Екатерина Хан из Южно-Сахалинска обратилась к врачу из-за увеличенных лимфоузлов на шее. Сначала у нее подозревали инфекцию, затем — аллергию, и только осенью, в октябре, диагностировали злокачественное заболевание лимфатической системы — лимфому Ходжкина.
Историю Екатерины мы опубликовали в ноябре 2021 года, а через месяц, в декабре, у нашей героини произошел рецидив. В этот раз ей понадобилось более серьезное лечение. Важный его этап — трансплантацию костного мозга — она проходила в Москве. А ее дети, которые в 2020 году были совсем маленькими, теперь все понимали. И помимо поиска ответов на сложные вопросы для самой себя Екатерине приходилось подбирать нужные слова для сыновей, ведь они спрашивали: «А с мамой точно все будет хорошо?»
Продолжение своей истории Екатерина рассказала «Профилактике Медиа».
Поддержать нас разовым или регулярным пожертвованием:
Вы читаете издание «Профилактика Медиа». Это просветительский проект фонда «Не напрасно» — некоммерческой организации, которая поддерживает людей по вопросам онкологии и здоровья, а также обучает молодых онкологов.
Все наши тексты выходят благодаря читателям, которые переводят пожертвования на работу нашей редакции.
Ежемесячные расходы «Профилактики Медиа» составляют в среднем 280 тысяч рублей: это работа авторов, научных и литературных редакторов, иллюстратора и дизайнера, а также техническая поддержка сайта.
Уже 6 лет мы рассказываем о способах сохранить здоровье и новых возможностях лечения рака, делимся реальными историями людей, чей опыт может помочь принять диагноз и найти нужные решения. Статьи на «Профилактике Медиа» каждый месяц читают 160 тысяч человек.
Пожалуйста, поддержите нас разовым или регулярным пожертвованием.
О первом этапе лечения
В новый 2022 год я уходила зная, что в январе после каникул начинаю химиотерапию: мне диагностировали рецидив.
Так вышло, что за месяц до этого, в ноябре 2021-го, у моего папы обнаружили рак желудка 4 стадии, и в итоге мы в одном отделении у одного врача «химию» капали. Сначала я даже говорить папе не хотела о своей ситуации, а потом, уже в больнице, он меня увидел и спросил: «О, а ты что тут делаешь?» Тогда я и сказала: «Пап, у меня рецидив».
Симптоматика была как и в первый раз — просто стали увеличиваться лимфоузлы на шее. Врачи сразу предупредили: раз рецидив, тем более такой быстрый (после завершения терапии прошло всего полгода), то нужно готовиться к трансплантации, то есть пересадке костного мозга.
Как я провела зимние каникулы? Да ревела, а что еще делать! Когда пришла к врачу в поликлинику, он провел осмотр, при мне позвонил коллеге-хирургу и попросил взять меня на биопсию лимфоузла со словами: «У меня тут у девочки рецидив». Я начала рыдать прям в кабинете. А доктор пытался объяснить, что сказал так, чтобы меня скорее взяли на лечение.
Врач сразу начал настраивать меня на то, что у нас еще есть варианты, что он сейчас быстро соберет документы на ПЭТ-КТ (метод, сочетающий позитронно-эмиссионную и компьютерную томографию) — на Сахалине это исследование тогда не проводили, только в Хабаровске. От всех врачей и медсестер нашего диспансера в Южно-Сахалинске всегда шла поддержка и помощь: со мной носились, как с хрустальной вазой.
Что такое лимфома Ходжкина
Лимфома Ходжкина — это системное онкологическое заболевание, поражающее лимфатическую систему — часть иммунной системы организма, борющейся с различными микроорганизмами. При лимфоме Ходжкина лимфоциты, которые относятся к белым кровяным клеткам (лейкоцитам), выходят из-под контроля, вызывая увеличение лимфатических узлов во всем организме.
Врачи пока не знают точную причину, почему возникает это заболевание. Чаще всего оно встречается у молодых людей — 20-34 лет.
До 80-90% пациентов с классической лимфомой Ходжкина полностью излечиваются на этапе 1 линии терапии.
Автор справки: Анна Емельянова
Когда я из кабинета врача вышла к мужу, он сразу все понял. У нас уже был опыт прохождения лечения, но никто не знал, что в этот раз оно будет сложнее. Сначала мне предстояла химиотерапия: нужно было выйти в ремиссию, достичь стабилизации, чтобы дальше делать пересадку костного мозга.
Химиотерапия была жесткой, переносилась она невероятно тяжело — мне кажется, это не забудется никогда. «Химия» шла раз в три недели: три дня в меня непрерывно что-то вливали — кровь, противотошнотные, потом неделю в полуобморочном состоянии лежишь, будто ты в тумане. Только 5 дней мне удавалось проводить дома, а не в больнице. И таких было три курса.
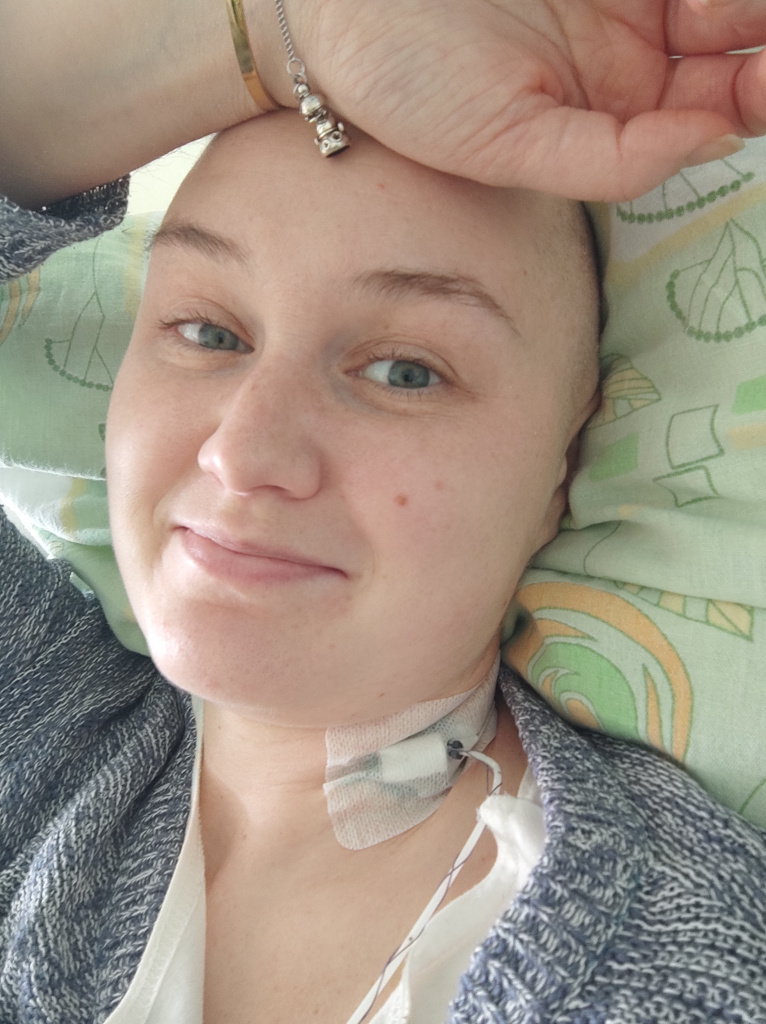
«Во время химиотерапии, весна 2022»
После второго курса, в начале марта 2022 года, показатели крови были отвратительными настолько, что врачи даже не отпустили меня домой на день рождения младшего сына — ему исполнилось два года. Февраль тоже добавил переживаний, в том числе по поводу поставки лекарств. А в конце марта умирает папа. Врачи никаких прогнозов ему не давали, при этом он очень легко переносил химию, и ответ был хорошим. Но он не сказал доктору о боли в животе, а оказалось, что открылось внутреннее кровотечение…
Мне же самой не становилось от химиотерапии легче. На третьем курсе мы поняли, что все не очень работает: опухоль только растет, мое состояние ухудшается, поэтому 4 курс врачи мне проводить не стали.
В апреле меня перевели на другое лекарство. Это была таргетная терапия, и вот она переносилась очень легко: прибежала, откапала полчаса, убежала домой — с химиотерапией не сравнить!

«Лето 2022, таргетная терапия. Она проходила в коридоре, потому что отделение было переполнено. Сразу после капельницы я уезжала домой спать»
Так я жила до конца лета 2022 года. Потом мне сделали ПЭТ-КТ (все было хорошо) и отправили мои документы на телемедицинскую консультацию в две федеральных клиники — Центр Алмазова в Питере и НМИЦ Блохина в Москве, откуда нам быстрее ответили.
После врачи нашего Сахалинского диспансера по рекомендациям онкологов из Москвы стали готовить меня к трансплантации костного мозга: к таргету добавили новую линию химиотерапии, которая очень напоминала весеннюю. То есть опять я две недели проводила в больнице, пять дней дома — и опять это состояние бессилия, опять все показатели на нуле, и опять в тебя льются лекарства, льется кровь.

«Когда врачи из Центра Блохина написали, что результатов таргетной терапии недостаточно для пересадки и надо добавлять третью линию химиотерапии»
О работе с психологом, разговорах с детьми и друзьях
Параллельно я работала с онкопсихологом: не хотелось выгружать все на семью, заставлять близких переживать. Также мне было важно разобраться, как разговаривать о болезни с детьми.
Старшему сыну в тот момент было 7 лет. Он хоть и был маленьким, но уже достаточно понимал и очень за меня боялся. Тем более умер дедушка, а сын до этого навещал нас с папой в отделении. После смерти моего отца он всех спрашивал: «А с мамой точно все будет хорошо?» Что ему отвечать? «Все будет хорошо»? Так нельзя.
Мы объясняли ему, что у всех бывает по-разному, что болезнь мамы другая, не как у дедушки. Не было такого, что мы не произносили слово «рак», чтобы никого не напугать: все спокойно говорили, ничего не скрывали, не прятали.
С младшим сыном сильно проще: ему надо, чтобы мама дома была. Когда мне только поставили диагноз, он был совсем маленьким, меньше года, а теперь уже ходил в садик. Но все равно очень плакал, когда я уезжала в больницу и спрашивал: «Почему мама не с нами?»

«Семейная фотосессия в честь День рождения младшего сына, 2021 год»
В сентябре 2022 года муж уехал за границу, и дети оказались вообще в раздрае: мамы практически не бывает дома, папы нет. Бабушки старались помогать как могли, но эмоционально было очень сложно всем.
После любого разговора со мной или мужем у младшего начиналась истерика, с которой никто не мог справиться. А наш старший сын в принципе такого характера, что когда в его жизни происходит что-то сложное, он закрывается и замолкает, захлопывается как ракушка: у него все внутри себя. Не отвечает на вопросы, не рассказывает о своих переживаниях, а в итоге тревожится так, что не может ни учиться, ни есть, ни сосредоточиться на своих делах.
И тогда мы с мужем обратились к детскому психологу, «забив» в тот момент на всю учебу ребенка — лишь бы сохранить отношения.
Созвон был трехсторонним (папа разговаривал из Казахстана, я — из Москвы, сын — из дома), и специалист сумела как-то разговорить старшего сына, помогла найти с ним общий язык. Договорились, что сын будет писать нам в любое время и про обычные дела, и про друзей, и про игры, скидывать свои рисунки. Если хотел позвонить, мы заранее выбирали время.
Бабушкам и дедушкам после сеансов тоже все объясняли, и большая им благодарность, что они прислушивались. Попросили их не давить на сына по поводу учебы. Если психолог давала ему какие-то задания, то бабушки занимались, но в то же время держали себя в руках, чтобы не скатиться в жалость: «Вот, родителей рядом нет, организуем детям постоянный праздник и вседозволенность». Занятия с психологом сыну очень помогли.
Друзья тоже продолжили меня поддерживать: навещали в больнице, забирали после выписки, если муж не мог, возили гулять. Рядом с больницей есть площадь, куда я могла дойти сама, а неподалеку — горнолыжный курорт в черте Южно-Сахалинска: мы поднимались на фуникулере, ходили по территории комплекса. Иногда даже на море ездили, оно у нас в 40 минутах езды от города. При этом фокус общения никогда не был направлен именно на болезнь, говорили о разном.

«В перерывах между “химиями” cходили с подругой на кулинарный мастер-класс»
О подготовке к пересадке костного мозга
В моем случае трансплантация костного мозга была аутологичной, то есть пересаживали мои же стволовые клетки.
Онкологи из центра Блохина сказали, что необходима личная консультация, и в декабре 2022-го я полетела в Москву. Мы с лечащим врачом думали, что будет уже сбор клеток, но когда я приехала в центр, мне сказали, что квот уже нет, ждем вас в новом году. Конечно, все возмущались: 8 часов лететь — как бы не за хлебом сходить. В итоге я вернулась домой, а на сбор клеток полетела в феврале.
Что такое костный мозг, при каких заболеваниях нужна его пересадка и как она проходит
Костный мозг относится к системе кроветворения. Он представляет из себя мягкую губчатую ткань, которая находится внутри костей нашего тела: в грудине, ребрах, лопатках, костях таза и других.
В костном мозге также содержится универсальный строительный материал для производства трех компонентов крови — тромбоцитов, лейкоцитов и эритроцитов. Этот строительный материал называется гемопоэтическими стволовыми клетками, и именно их переливают человеку, чтобы вылечить его.
Пересадка (то есть трансплантация) костного мозга нужна, когда его работа нарушена или он не работает вовсе. Такое бывает как при онкологических, так и при других заболеваниях системы крови.
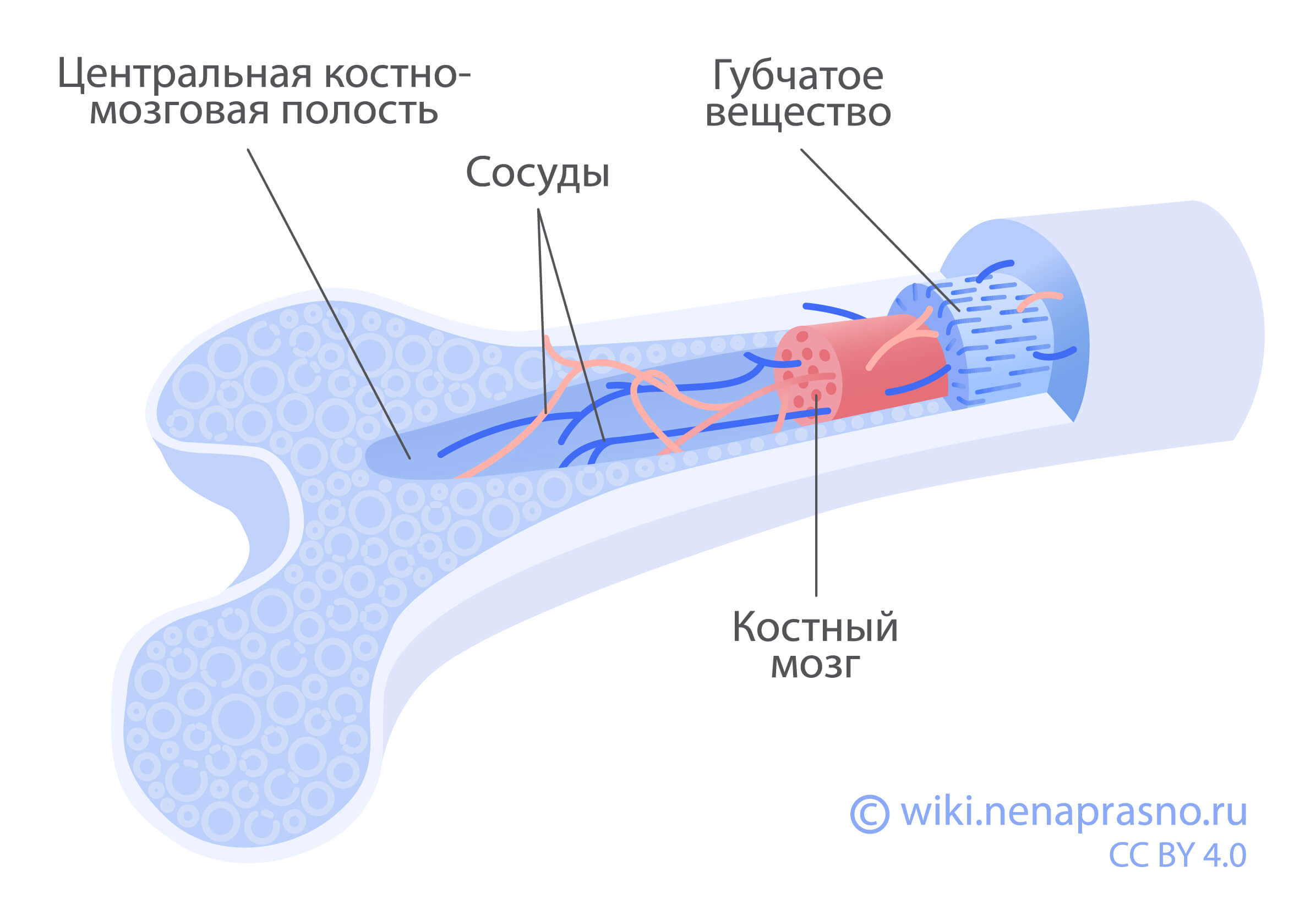
Трансплантация костного мозга бывает двух видов: аутологичная и аллогенная.
- При аутологичной трансплантации человеку пересаживают его собственные стволовые клетки.
Сначала их собирают и замораживают, потом пациент проходит высокодозную химиотерапию и/или лучевую терапию, которые «разрушают» не только клетки опухоли, но и клетки костного мозга.
Такое интенсивное лечение нужно, чтобы в организме человека не появлялись новые опухолевые клетки. Однако после него самостоятельное восстановление кроветворения и иммунитета практически невозможно, поэтому на помощь приходят сохраненные/замороженные клетки пациента, которые помогают построить новую кроветворную и иммунную систему на месте уничтоженной. Аутологичную трансплантацию чаще всего проводят людям с множественной миеломой и лимфомами.
- При аллогенной трансплантации человеку пересаживают донорский костный мозг.
Перед этим пациент также получает высокие дозы химио- или лучевой терапии. Такая трансплантация необходима, когда собственный костный мозг человека изначально не работает как надо или не может производить неповрежденные клетки крови — например, при лейкозах. Донорский костный мозг заменяет костный мозг пациента и следит за тем, чтобы болезнь не вернулась.
Пересадка костного мозга внешне напоминает внутривенное переливание крови: введенные стволовые клетки попадают в костный мозг, постепенно приживаются и начинают производить там новые клетки крови.
Автор справки: Дарья Ярвиц
Центр Блохина впечатляет своими невероятно сумасшедшими размерами, я думала, что там просто конвейер. Но меня очень приятно удивило отношение врачей, они оказались чудесными. Мой химиотерапевт Дарья Олеговна и трансплантолог Илья Сергеевич сразу же дали свои контакты, чтобы быть на связи, все подробно рассказывали и показывали.
Сначала пять дней у меня была химиотерапия, а потом за два дня собрали клетки. Правда, врачи сказали, что первый раз за всю практику переливали пациенту кровь во время такой процедуры: одна моя рука была подключена к центрифуге, собирающей клетки, а на второй стоял катетер. Ресурс человека все-таки не бесконечен…
Но все прошло хорошо: меня с богом отправили домой до лета — ждать свою очередь на пересадку и все это время продолжать таргетную терапию: нужно было сохранить результат лечения, чтобы не дай бог не пошел рост лимфоузлов.
С марта по май таргетная терапия была раз в 21 день, и в сумме я получила 12 доз препарата — до забора клеток и после. По инструкции его можно было ввести максимум 12 раз. К счастью, после того как в сентябре к таргету мне добавили химиотерапию, у меня началась стабилизация.
Врач-гематолог — о современных подходах в лечении пациентов с лимфомой Ходжкина
Людмила Федорова, врач-гематолог Научно-исследовательского института детской онкологии, гематологии и трансплантологии имени Р. М. Горбачевой:

Большая часть пациентов (80%) излечиваются от лимфомы Ходжкина при помощи 1 линии терапии, которая включает химиотерапию, и лишь 20% потребуют противорецидивной терапии. Для людей с таким заболеванием аутологичная трансплантация костного мозга (гемопоэтических стволовых клеток) остается стандартом второй линии терапии в большинстве стран, в том числе в России.
Но сейчас роль этой процедуры в отношении всех лимфом уходит на второй план, так как появляются новые эффективные препараты — таргетная и иммунотерапия. В частности, для лечения лимфомы Ходжкина есть два таких препарата — брентуксимаб ведотин и PD-1 ингибиторы (ниволумаб и пембролизумаб).
- Самый мощный переворот в лечении наших пациентов совершили именно PD-1 ингибиторы. Эти препараты активируют собственные иммунные клетки человека (Т-клетки, макрофаги и так далее), в результате они начинают распознавать опухоль и бороться с нею. PD-1 ингибиторы эффективны для тех пациентов, кто столкнулся с рецидивом заболевания, а также они могут усиливать действие химиотерапии на этапе 1-2 линий.
- Брентуксимаб ведотин — это препарат направленного действия: он распознает опухоль и присоединяет к ней химический агент, который входит в его же состав. То есть по сути мы приносим химиопрепарат к конкретной опухолевой клетке, что вызывает ее гибель. Брентуксимаб ведотин используется сейчас уже во всех линиях терапии при лимфоме Ходжкина, а также может применяться и при некоторых других лимфомах.
Результаты аутологичной трансплантации костного мозга/стволовых клеток сильно зависят от того, какой ответ на лечение достигнут до процедуры. В идеале нам надо добиться состояния, когда по данным КТ или ПЭТ-КТ у человека не остается признаков лимфомы (увеличенных лимфоузлов, очагов опухоли в других органах).
Если к химиотерапии перед пересадкой мы добавляем новые препараты, хороший ответ достигается чаще, а значит, повышается эффективность трансплантации и шансы наших пациентов полностью излечиться от заболевания.
На Сахалин я вернулась с мужем: он прилетел в Москву, забрал меня, и мы вместе приехали домой — прям в день рождения младшего сына, которому исполнилось три года.
Мы хотели устроить сюрприз, поэтому никому не сказали, что прилетает папа, все ждали только меня. Старший сын позвонил и спросил: «Можно я после школы погуляю?». Говорю: «Нет, нельзя, я тебя месяц не видела, давай-ка дуй домой». Он заходит в квартиру — и видит папу. Сын рыдал с порога! Даже не представляю, как он соскучился.
А младшего свекры пошли забирать из детского сада, мы же за это время сходили в магазин, купили и надули шары. Сын заходит домой, видит папу, кидается к нему на руки: «Папа, где подарки?» Такая у него была реакция. «Все нормально, все дома, можно больше не закатывать бабушкам истерики». В тот момент родители мужа больше распереживались от впечатлений.
Нам всем полегчало: все-таки это было правильное решение, что все снова вместе.
О трансплантации костного мозга
В начале июня 2023 года я полетела на пересадку — одна, потому что знала, что лечение займет примерно месяц. Перед этим сдавала очень много анализов. Не все берут на Сахалине, какие-то сделала платно по приезде в Москву.
Палата в онкогематологическом отделении — это место, где все очень стерильно и откуда нельзя выходить. Сразу начинают лить высокодозную «химию», которая убивает все защитные клетки крови, поэтому нельзя допустить ни малейшего заражения. Каждые 6 часов заполняешь анкеты самочувствия, взвешиваешься, измеряешь температуру и давление. Мыться можно только водой из твоего же чайника, для осмотра врачи используют только твой индивидуальный фонендоскоп и другие инструменты, которые ты привез с собой.
Сама же пересадка костного мозга выглядит просто как переливание крови. Ее проводит лично сам трансплантолог: он сидит рядом с тобой и следит за всем.
К сожалению, мне не повезло. Все то, что химия не убивает (всевозможные грибки и бактерии), атакует твой организм, и у меня начался сепсис. Антибиотикотерапия не помогла, температура под 40 не спадала, медсестры постоянно меня укрывали, лили какие-то лекарства, у меня стала падать сатурация — насыщаемость кислородом. В итоге меня перевели в реанимацию, привезли туда компьютерный томограф — оказалось, уже была жидкость в легких и сердце.
Только муж был в курсе ситуации, я ему честно обо всем писала. Маме не говорила, иначе было бы непонятно, кто за кого больше переживает. И не дай бог моя бабушка бы узнала — я и так за нее всегда боялась, сказать ей о своем диагнозе мне было тяжелее всего.
В реанимации я провела три дня, и тоже поразил уход со стороны врачей и медсестер — по каждому твоему писку все прибегают сразу же. А потом меня перевели в одиночный стерильный бокс, где продолжили переливать кровь, только уже капельницу в палату не завозили, трубка шла через стены.
Так, после пересадки костного мозга еще где-то две недели я пролежала на восстановлении. Задержалась в больнице на неделю дольше, чем обычно, когда трансплантация проходит без таких осложнений. В середине июля меня выписали.
Все еще нельзя мыться и чистить зубы водой из обычного водопровода, нельзя есть сырые фрукты и овощи. Опять посыпались волосы — неприятненько! Физически не хватало сил ни на что, еле как дошла до такси. Но водитель сам все понял и никаких вопросов не задавал, как и сотрудники гостиницы: когда в середине лета человек ходит в шапке, маске и без бровей, все становится понятно.
Мне было страшно сразу лететь домой, поэтому на неделю я осталась в Москве. На следующий день после выписки за мной прилетела мама — помочь и сопроводить обратно на Сахалин. В августе 2023-го я опять полетела в Хабаровск на ПЭТ-КТ, а потом стала просто наблюдаться у онколога в Южно-Сахалинске, отдыхать, восстанавливаться. Вот и все.
Врач-гематолог — об опасностях, с которыми может столкнуться человек при пересадке костного мозга, и восстановлении иммунитета у таких пациентов
Людмила Федорова, врач-гематолог Научно-исследовательского института детской онкологии, гематологии и трансплантологии имени Р. М. Горбачевой:

После высоких доз химиотерапии у человека полностью подавляется собственный костный мозг и кроветворение. То есть примерно 2-3 недели (в зависимости от скорости приживления «нового» костного мозга, на которую влияют различные факторы, например, диагноз) у пациента не производятся нормальные клетки крови. Прежде всего это лейкоциты, которые обеспечивают защиту организма от инфекций, а также тромбоциты (останавливают кровотечения).
Все это время человек, как правило, находится в стерильном боксе. Ему проводят заместительную гемотрансфузионную терапию (переливают эритроцитарную взвесь, тромбоконцентрат), чтобы сделать ранний период после трансплантации максимально безопасным. Лейкоциты перелить невозможно, поэтому важно дождаться момента, когда они начнут производиться в «новом» костном мозге.
Проблема в том, что в каждом человеке живет большое число микроорганизмов: на коже, в ротовой полости, в кишечнике и так далее. После того как у него исчезают нормальные иммунные клетки (лейкоциты), эти микроорганизмы могут преодолевать защитные барьеры организма (например, слизистую кишечника), попадать в кровь и вызывать генерализованную инфекцию — сепсис. То есть иногда сам пациент представляет для себя наибольшую опасность, если перед трансплантацией стволовых клеток он получил множественные антибиотики и его собственная флора стала устойчива к ним.
Плюс непосредственно гематологический стационар становится своего рода угрозой, так как у большого количества пациентов есть бактерии со сформированной резистентностью к антибиотикам и люди могут передавать их между собой. В некоторых странах, например, в Швеции или США, пытаются разработать режимы трансплантации условно амбулаторно или на дому (обычно пациент находится в гостинице в быстрой доступности от больницы), чтобы как раз избежать контакта человека с флорой стационара и другими больными. Таким образом бактериальная флора остается более «дикой», а значит чувствительной к антибиотикам.
Боимся мы не только бактерий, но и вирусов и грибов. И тут ситуация немного другая. Наши пациенты, конечно, должны избегать опасных контактов, например, с маленькими детьми, так как встреча с вирусными инфекциями для них может быть опасна, а эффективных противовирусных препаратов очень мало.
При этом грибковые инфекции живут в окружающей среде — в почве, в домашних растениях, в старых книгах, на продуктах питания. И если для нас, здоровых людей, они не страшны, то у наших пациентов при контакте с ними могут развиться серьезные инфекции. Например, черная плесень, которую вы видите чаще всего на овощах в холодильнике, — это гриб мукор. Для обычного человека он безопасен, а у пациентов с гематологическими заболеваниями и сниженным иммунитетом на фоне терапии может вызывать такое заболевание, как мукормикоз.
Иммунитет в более полном его понимании у человека после трансплантации костного мозга тоже отсутствует. Это сложная система и формируется она постепенно — в течение года и даже дольше, и все это время пациент подвержен повышенному риску инфекций. Поэтому после выписки рекомендуется соблюдать определенный режим, а также пройти повторно вакцинацию.
О жизни после лечения и новой профессии
Когда я вернулась из Москвы домой, дети встретили, и младший сын спросил: «Мама, а завтра опять уходишь в больницу?» Говорю: «Нет» — «А ты теперь с нами навсегда?» — «Да». Расплакались все в этот момент. Младший до сих пор не остается у бабушек ночевать: «Нет, я буду дома с мамой и папой».
После трансплантации костного мозга у меня еще долго сохранялись тошнота и рвота, ела по чуть-чуть, еда казалась невкусной, я много спала, сильно уставала, не гуляла с детьми — просто выходила посидеть на лавочке, пока они играют на площадке. Но со временем стало легче.
Помню, как старший сын замечал мои успехи: «О, ты сама поднялась на один этаж!»
Сейчас уже идет обычная жизнь. В конце 2022 года я оформила инвалидность 2 группы, после больничного перешла на полуудаленную работу, и теперь половину дня работаю в офисе в Городской Думе (я муниципальный служащий), а после обеда — из дома.
Еще в 2021 году, вскоре после завершения лечения, решила учиться на нутрициолога, так как с появлением первого ребенка поняла: я знаю, что ничего не знаю. Искала информацию по питанию, постепенно узнавала о доказательной медицине, поступила на онлайн-курс по нутрициологии.

«Май 2023, таргетная терапия перед пересадкой костного мозга. Даже учиться могла»
В 2022 году из-за рецидива взяла академ, хотя и пыталась слушать лекции на таргетной терапии, когда мое состояние было полегче. В итоге завершила годовую программу я только с третьим потоком, в ноябре летала на выпускной в Москву. Читаю лекции по питанию будущим и молодым мамам в некоммерческом проекте, также веду консультации.
Раз в полгода делаю ПЭТ-КТ — теперь исследование проводится и на Сахалине. Еще я проходила дополнительные обследования, связанные с осложнениями после сепсиса, ранней менопаузой и высоким холестерином. Также спустя год после пересадки костного мозга занялась вопросом вакцинации, ведь иммунитет у меня «выстраивается» с нуля, а значит, нужно заново защитить себя от инфекций. Брала онлайн-консультацию у терапевта, чтобы составить график прививок.
Прививку от гриппа в год трансплантации не сделала, и заразились всей семьей от старшего сына. Дети были привиты, перенесли легко, муж болел неделю, а я больше месяца сидела на больничном с гриппом, который дал осложнение на уши (впервые в жизни у меня был бактериальный отит). Теперь прививаемся все в обязательном порядке. Вакцину от ковида я тоже получила, 2 дозы «Спутника».

«Декабрь 2023, ходила к сыну на утренник только после вакцинации»
О сложных вопросах, важности поддержки и возможностях современной медицины
Мне очень повезло, что вся семья впряглась в мое лечение, что муж поддерживал меня на каждом шагу. У нас была команда однозначно, но это не было легко. Помню, как говорила мужу: «Я не могу тебе объяснить, что такое жить с онкозаболеванием, а у тебя другой опыт: ты живешь с онкобольным человеком, и я не могу понять, каково тебе со мной сейчас».
То есть мы с разных сторон проживали этот период. Обоим было тяжело, но по-разному. Мне даже казалось, что родственникам и друзьям отчасти тяжелее. Ты просто сидишь, смотришь на своего близкого, видишь, как ему плохо, но ничего сделать не можешь.
Свой опыт и свои страхи я прорабатывала с психологом. Например, дети не хотели фотографироваться, а у меня был страх, что если я умру, то они меня не запомнят. И с поддержкой психолога я донесла свои переживания до мужа, и уже он объяснил сыновьям, почему совместные фотографии для меня важны.

«Летом 2024 года отметили 10-летие со дня свадьбы»
Лечение, конечно, сказалось на психике. Психолог увидела у меня признаки двух расстройств: тревожного и посттравматического стрессового (ПТСР). Поначалу было такое: ты просто идешь по городу и впадаешь в ступор: а вдруг опять? Сейчас сильно легче, но, наверное, эти переживания не отпустят — снова нахлынут, когда поеду, например, на ПЭТ-КТ.
Недавно мы с мужем размышляли, что будем делать, если опять случится рецидив. Честно: я не знаю. Теперь понимаю, почему люди отказываются от лечения: они устают очень сильно от всех этих вмешательств, ведь к основному диагнозу добавляются еще сопутствующие (у меня сейчас проблемы с сердцем, очень часто сильно сводит мышцы на ногах — до крика, чувствительность пальцев рук и ног до конца не восстановилась, нахожусь в процессе подбора заместительной гормональной терапии из-за ранней менопаузы). И родственников можно понять — им кажется правильным уговаривать человека на лечение, они тебя тащат: «Не сдавайся, держись», а ты уже просто не можешь.
Опять проходит через это все? А может, что-то другое? Может, просто провести оставшееся время вместе с семьей, рядом? А не когда ты две недели в больнице, пять дней дома, дети тебя не видят, ты их тоже, и никто уже никого не запоминает. Непонятно, как лучше и правильно. Нет никакого осуждения человека, который принял решение перестать лечиться, и уж тем более нет мысли «Он сдался». Нет, он не сдался, просто это очень тяжело.
При этом своей историей я хотела бы показать, что рак сейчас — это уже не так страшно, как мы привыкли думать. Да, это не простуда, но медицина развивается: есть специалисты, есть новые методики, шансы, возможности. И еще есть очень много помощи — не только от врачей, но и от благотворительных фондов и некоммерческих организаций.
Еще в 2021 году, в самом начале своего лечения, я сразу подписалась на блоги многих врачей-онкологов, находила в соцсетях бывших онкологических пациентов, которые стали равными консультантами, у них видела информацию о фондах, программах, психологах. И так по цепочке. Изучала, как может проходить лечение, какие бывают побочные эффекты, читала о периоде восстановления. Фонды часто проводят прямые эфиры со специалистами, развеивая мифы.
Нужно обязательно искать такую помощь и ресурсы: достоверные сведения помогут выйти за пределы своего информационного вакуума и понять, что делать дальше.
Что еще почитать:
- «Дети – это особая мудрость»: как рассказать ребенку, что близкий человек заболел раком
- «Не хватало конкретной помощи»: как близкие могут поддержать человека во время лечения
- Как изменилось лечение онкозаболеваний за 30 лет: пять важных открытий










Все собранные средства идут на оплату экспертов, задействованных в консультациях, и на работу сервиса. Поддерживая системные проекты - образование талантливых врачей, просвещение широкой аудитории, внедрение технологий скрининга рака, - вы можете внести вклад в спасение сотен и тысяч людей в России и обеспечить помощь себе и своим близким, если в ней возникнет необходимость.